養和專欄|發福非福:淺談中央肥胖及代謝手術(2)

上期講解過中央肥胖的特徵及其相關併發症,以下會簡述代謝手術的過程及成效。
肥胖,是源於人體積聚過多能量,而糖尿病則是身體無法正常消耗糖分所致,兩者皆是人體能量控制機制出現問題。因此,代謝手術的首要目的,就是以手術方式根治代謝綜合症及二型糖尿病,改善有關能量控制的機制,在病情仍輕、尚未出現腎衰竭、中風、心臟病時逆轉病情。病人術後無需再長期服藥,改善他們的生活質素。

代謝手術並非單純減肥手術,減肥只不過是代謝手術的效果之一。
國際糖尿病聯盟(IDF)對代謝綜合症之最新定義:
- 中央肥胖(量度腰圍):亞洲人(日本人除外):≧ 90 cm(男性);≧ 80 cm(女性)
- 以及下列兩個或以上條件:
- 三酸甘油酯> 1.7 mmol/L(150 mg/dL)
- 高密度脂蛋白膽固醇< 1.03 mmol/L(40 mg/dL)(男性);< 1.29 mmol/L(50mg/dL)(女性)
- 血壓 ≧ 130/85 或正接受治療
- 空腹血糖> 5.6 mmol/L或早前確診糖尿病
本地首宗代謝手術於2002年進行,現時每年已進行超過400宗相關手術。手術主要分為以下兩大類,按病情以微創或單切口方式進行:
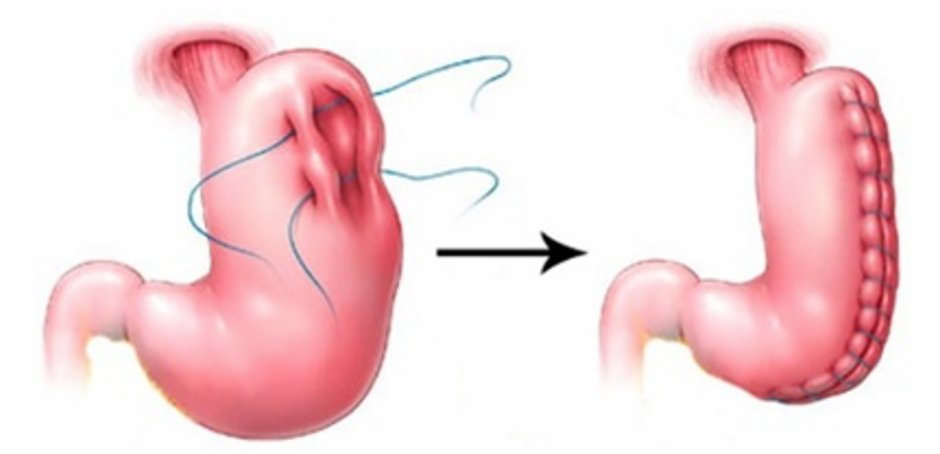
縮胃手術:為現今最普遍的代謝手術。醫生會切除六至七成胃部,並將之縫合成幼長香蕉狀。胃底切除後,會減少胃口荷爾蒙(Ghrelin)的分泌,患者因而減少食量。手術亦會縮短食物逗留於胃部的時間,因此食物可以很快離開胃部到達小腸。小腸受刺激便會分泌荷爾蒙,繼而增加胰島素分泌,有效控制血糖。
腹腔鏡胃繞道手術:將遠端胃與小胃囊分隔,於側胃製造一個60至100毫升的小胃囊,並連接至遠端的小腸接口。食物會繞過胃部和十二指腸,快速進入遠端的小腸接口,增加胰島素敏感度。當食物接觸小腸壁便會分泌荷爾蒙,刺激胰島素分泌,有助減低患者進食量及小腸吸收,達到減重效果。
如患者較為年輕或不願切除太多胃組織,可選擇接受腹腔鏡胃摺疊手術,惟效果遜於縮胃手術及腹腔鏡胃繞道手術。
病人亦可選擇置入胃水球,有助減輕體重,但荷爾蒙分泌則不受影響,成效不及上述兩個方案。
曾有患者本身並無糖尿病,惟血壓偏高,未屆60,BMI已高達38。他同時患有嚴重睡眠窒息症,已使用呼吸機多年;平日步行容易氣喘,需要拐杖扶助。後來該名患者接受代謝手術,現在已無須使用呼吸機及拐杖,恢復正常生活。
相比代謝綜合症引起的種種併發症,代謝手術可謂非常安全,其短期風險包括出血或滲漏,惟發生率低於5%,死亡率亦低於0.1%。長期風險則包括胃酸倒流、造口潰瘍、維他命或微量元素缺乏症、內臟疝氣,但這些風險的發生率亦不高。
若然證實藥物無效,任由病情惡化至無可逆轉,患者確診代謝綜合症或二型糖尿病20年後會較大機會出現併發症,中風及患癌風險亦大增。因此代謝手術是他們的唯一的希望。

「中年發福」絕非福氣!為免病情無可挽回,市民平日除了留意腰圍之餘,最好定期進行身體檢查,檢查自己是否有糖尿病、高血壓、睡眠窒息症、心血管狹窄或腎功能衰退。盡早求醫以諮詢醫生意見,才能把握黃金時間,逆轉病情,及早根治。

養和醫院外科名譽顧問醫生
外科專科醫生
養和專欄系列文章:















 字號:
字號:


評論